歯の神経を取るとは?
東京・品川エリアで当院を受診される患者様からもよくご質問を受けます。「歯の神経を取る」とは、歯の内部にある歯髄(しずい)と呼ばれる組織を取り除く治療を指します。一般的には「神経を抜く」「神経を取る」(抜髄処置)と表現されますが、実際に行っているのは単に神経だけを除去する処置ではありません。この治療の正式名称は根管治療(歯内療法)であり、マイクロスコープなどを用いて歯の内部空間(根管)に存在する細菌などの感染源を徹底的に除去・消毒し、ご自身の歯を保存することを目的とした極めて繊細で高度な医療行為です。
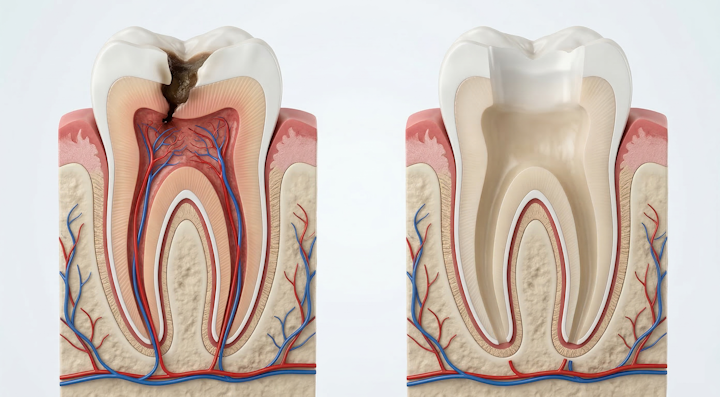
歯の「神経」とは何か
東京・品川の歯内療法専門医としてまずお伝えしたいのは、歯の神経と呼ばれているものの正体は、実際には歯髄という軟組織です。歯髄は以下の要素から複雑に構成されています。
- 神経(痛み・温度を感じる:異常を知らせるセンサー)
- 血管(歯に栄養と水分を供給する:歯の潤いを保つ)
- 免疫細胞(感染防御:虫歯菌と戦うバリア機能)
- 象牙質を作る細胞(修復反応:歯の内側から壁を厚くする)
つまり、歯髄は単なる「痛みを感じる神経」という一本の糸のようなものではなく、歯を生かし、守るための中枢組織(生命維持装置)です。これを失うことは歯の将来の寿命に大きく関わります。
なぜ歯の神経を取る必要があるのか
では、それほど重要な組織である歯の神経を取る必要が生じるのはどのような時でしょうか。それは、歯髄が細菌感染などにより回復不可能な状態に陥った場合です。主な原因には以下があります。
- 深いむし歯による細菌感染(虫歯を長期間放置してしまった場合)
- 外傷(転倒・衝撃)による歯髄損傷(歯が折れたり強く打ったりした場合)
- 繰り返された治療による歯髄ダメージ(何度も削ることで神経が耐えられなくなった場合)
- 重度の歯髄炎(不可逆性歯髄炎:何もしなくても激痛が走る状態)
この段階では、無理に歯髄を残そうとするとかえって感染が顎の骨にまで拡大し、強い痛み・腫れ・最終的な抜歯につながる可能性が非常に高くなります。そのため、当院でも精密な診断のもと、やむを得ず神経を取る決断をすることがあります。
「神経を取る」=歯を抜くことではない
患者様が最も誤解されやすい点ですが、重要なのは、歯の神経を取ること=歯を失う(抜歯する)ことではないという点です。ラバーダム防湿などを用いた無菌的な根管治療を適切に行うことで、歯そのもの(歯根・歯冠)はご自身のお口の中に残り、しっかりと噛む機能を長期間維持することができます。むしろ、「神経を取りたくないから」と痛みを我慢し、神経を取らずに感染を放置すると、
- 根の先に膿がたまる(根尖病変の形成)
- 歯ぐきや顔が大きく腫れる(蜂窩織炎などの重症化)
- 歯を支える顎の骨が溶ける
- 最終的に抜歯が必要になる(手遅れの状態)
といった取り返しのつかない結果を招くことも決して少なくありません。品川・東京エリアでも、こうした状態からのリカバリー治療(再根管治療)のご相談を多数お受けしています。
歯の神経を取ると歯はどう変わるのか
歯髄を失った歯(失活歯)は、生きている歯(生活歯)とは物理的・生物学的な性質が大きく変わります。具体的には以下の3つの変化が起こります。
① 痛みを感じなくなる(警告機能の喪失)
虫歯が進行しても神経がなくなるため、冷たいものがしみるなどの強い痛みは感じなくなります。ただし、歯の周囲組織(歯根膜や骨)の炎症による噛んだ時の違和感や痛みは感じることがあります。
② 歯がもろくなる(強度の低下と破折リスク)
内側からの血流が途絶えることで歯の水分量や栄養が減少し、枯れ木のような状態になるため、長期的には噛む力によって歯が割れやすくなります(歯根破折リスクの増大)。
③ 感染すると気づきにくい(再発の発見遅れ)
痛みを感じないため、被せ物の隙間から再び細菌が侵入し、根の中で感染が進行しても自覚症状が出にくく、発見が手遅れになることがあります。そのため定期的なメンテナンスがより一層重要になります。
神経を取る前に考えるべき選択肢
先述の通り、神経を取ることにはデメリットも存在するため、近年の最新の歯内療法では、MTAセメントなどを用いて可能な限り歯髄を残す治療(歯髄保存療法:バイタルパルプセラピー)が世界的にも重視されています。具体的には以下のような術式があります。
- 間接覆髄法(神経の近くまで達した虫歯を無菌化する)
- 直接覆髄法(わずかに露出した神経を特殊な保護材で塞ぐ)
- 部分断髄法(感染した表面の神経だけを取り除く)
- 断髄法(歯冠部の神経を取り、根の中の健康な神経を残す)
これらは、細菌感染がごく限定的な場合に限り、歯髄を温存できる可能性のある素晴らしい治療法です。ただし、適応症例を誤ると中で炎症がくすぶり、結果的に激痛や再感染を招くため、マイクロスコープや歯科用CTを用いた専門的な診断力が不可欠です。東京・品川の当院では、まず「神経を残せるかどうか」を最優先に診査いたします。
歯内療法専門医が考える「神経を取る」という判断
私たち東京・品川の歯内療法専門医は、安易に神経を抜くことは決してありません。常に以下の基準で厳格に診査します。
- 現在の歯髄は本当に回復不可能な状態(不可逆性)か
- 最新の技術を用いても、保存できる可能性は一切残っていないか
- 患者様の生涯にわたって、長期的に歯を守れる最善の選択は何か
これらを客観的データに基づき総合的に評価したうえで、初めて「神経を取る」かどうかを判断します。つまり、適切なタイミングで神経を取ることは決して医療としての敗北ではなく、細菌感染から顎の骨と歯を守るための強固な最終防衛ラインなのです。
初診・カウンセリングのご予約
歯を一本でも多く残すため、まずは精密な診断から始めましょう。
東京・品川エリアからのご来院もお待ちしております。


